
シリーズ 治療効果をプラスする「最新のがん治療」
~さまざまながん種に対する免疫細胞療法の効果~
第10回 子宮がん・卵巣がん
加藤洋一
新横浜かとうクリニック院長
新横浜かとうクリニックでは、通院抗がん剤治療や免疫細胞療法、温熱治療、がん遺伝子検査などを駆使し、がん患者さんへの治療を行っている。その治療のコンセプトは「治療効果をプラスする治療法がある」。つまり、標準治療に他の治療をプラスし、少なくとも生存率を70~80%まで引き上げることを目指しているのである。その切り札の1つである免疫細胞療法として、樹状細胞がんワクチン(樹状細胞ワクチン療法)、活性化リンパ球療法、WT1 CTL療法などを実践している。
本連載では、これらの免疫細胞療法がそれぞれのがん種にどのような効果をもたらしたのか、というがん種別の症例を治療方針と共に紹介している。第10回は、婦人科系のがんである子宮がん・卵巣がんを取り上げた。
子宮体がん・子宮頸がんの標準治療
当クリニックでは、これまで400人以上のがん患者さんに対し、免疫細胞療法を行ってきた。今回、取り上げた子宮がん・卵巣がんは、大腸がん・膵がん・胃がん・肺がん・乳がんなどに続いて、症例が多いがん種である。
子宮がんは、子宮頸がんと子宮体がんの2つに大別できる。子宮頸がんは子宮の入り口にでき、子宮体がんは子宮の奥にできる。
子宮頸がんは、ヒトパピローマウイルスというウィルスの感染によって起こると言われている。その感染からがんに至るまでに約10~20年を要するとされており、定期的な検査によってほぼ確実に早期発見が可能になっている。
一方、子宮体がんの原因として関わりが深いと言われているのが女性ホルモン。若い頃より生理不順の50歳代の女性に子宮体がんが多いのはそのためである。
標準治療の領域では、子宮頸がんの治療は、手術と放射線治療が中心となるが、昨今では抗がん剤も行われるようになってきた。手術の方法はがんの進行期によって異なり、子宮を温存する子宮頸部円錐切除術、子宮のみを摘出する単純子宮全摘出術、そして子宮の周辺組織を含めて切除する広汎子宮全摘出術などがある。
放射線治療では、外から骨盤全体を照射する外照射と腟内に小線源を挿入する腔内照射を併用して行う。また、抗がん剤は、主にシスプラチンを手術や放射線治療に組み入れて投与している。
子宮体がんの治療には、手術・放射線治療・抗がん剤治療に加え、ホルモン療法の4つの治療方法があり、患者さんの容態などに応じて選択される。子宮体がんの一般的な治療法は手術である。開腹して子宮だけを切除するのが単純子宮全摘出術、子宮だけでなく近くにある卵巣や卵管を切除するのが両側付属器切除術である。また、がんの進行度によっては、骨盤内や腹部大動脈周囲のリンパ節郭清を行う場合もある。さらに、がんが進行している場合は、子宮・卵管・卵巣・膣など周囲の組織を含めて切り取る広汎性子宮全摘出術が行われる。
放射線治療には、体の外から照射する外部照射と、放射線を発するプラスチックを子宮腔内に挿入する腔内照射の方法がある。放射線治療は、手術が難しい、あるいは放射線治療を希望するなどの場合に行う。また、リンパ節転移がある場合や、がん細胞が子宮の壁に深く浸潤している場合、腟壁に浸潤している場合などは、がんが広がらないように手術後に放射線治療を併せて行うことがある。通常、抗がん剤治療は、がんが子宮だけでなく周囲のがんに広がっている場合、手術後に再発予防のために2~3種類の薬を組み合わせて投与する。
先述のように、子宮体がんにはがんの進行に女性ホルモンが関係している。その女性ホルモンの働きを抑えてがんの進行を抑える治療法がホルモン療法である。この治療は病期が早期の段階で、子宮温存を希望する患者さんに対し行われる。また、手術後に再発の可能性が高い場合の補助的治療にも用いられる。
卵巣がんの標準治療
卵巣は子宮の両側にある親指大の臓器で、女性ホルモンの分泌と、卵細胞を成熟させて排卵する働きを担っている。卵巣がんの罹患率は40歳代から増加し、50歳代前半で1度ピークを迎えたあと減少し、80歳以上で再び増加する。家族に卵巣がんの人がいると発症率が高いことから、発症の要因の1つは遺伝子が関係していると言われている。その他では、出産歴がない・肥満・排卵誘発剤の使用などが要因と言われている。
卵巣がんは症状がほとんどなく、多くの場合、卵巣が他の臓器を圧迫するほど大きくなっていたり、他の臓器に転移していたりする状態で医療機関を受診する。また、卵巣がんには転移しにくいタイプと転移しやすいタイプがある。転移しにくいタイプの場合は、大きくなった腫瘍によって下腹部にしこりを感じたり、圧迫感を覚えたり、尿が近くなったり、といった症状が現れてから医療機関を受診する人が多い。それに対し、転移しやすいタイプの場合は、転移した臓器が働かないことによる症状が現れてから受診する人が大部分である。転移後では、手術だけですべてのがんを取り除くことはできなくなってしまう。
卵巣がんの治療は手術・放射線治療、抗がん剤治療を組み合わせて行う。がんが小さく転移が見られない場合は、手術によって卵巣を切り取る。その際、がんの大きさなど状態によって、片側の卵巣と卵管を切り取るケースと、両側の卵巣と卵管・子宮を含めて切り取るケースがある。
また、大網と呼ばれる大腸・小腸をおおっている脂肪組織は卵巣がんの転移が起こりやすい臓器のため、手術時に切除することがある。それと、がんがどこまで進行しているのかわからない・転移が疑われる、といったときは、手術時に後腹膜リンパ節を採取して、病理検査をすることもあるし、がんが周囲の臓器に広がっているときは、転移のある骨盤腹膜を切り取ることもある。
がんが周囲の臓器だけでなく、全身に広がっている場合は、患者さんの状態を考慮しながら、可能な限り多くのがんを切除する。がんが大きく手術が難しい場合は、手術前に抗がん剤治療を行い、がんを縮小させてから手術を行う場合もある。あるいは、手術後、残存したがんに対する治療として抗がん剤治療を行う場合もある。
近年、卵巣がん治療の第4の選択肢として注目を集めているのが、樹状細胞がんワクチンである。
樹状細胞がんワクチンの効果を高めるポイント
当クリニックで行っている樹状細胞がんワクチンは、がん細胞の抗原情報をがんペプチド(がんの特異的抗原)として認識する樹状細胞を用いた治療法である。樹状細胞は、そのがん情報からがん免疫を起動するのかを判断するといった、がん免疫システムにおいて重要な働きを担っている。
その樹状細胞がんワクチンには、WT1、MUC1、HER2の3種類がある。その使用法の用途はがん細胞の形態によって異なり、腺がんには3つのうちのどれかを、扁平上皮がん・小細胞がん・大細胞がんにはWT1のみを使用している。
樹状細胞がんワクチンは、患者さん自身が持っている免疫力をアップさせるので、他の治療法と併用しやすい。とりわけ活性化リンパ球療法との相性は抜群である。この活性化リンパ球療法は、患者さんから採取したリンパ球を増強し、約1000倍に増やし体内に戻し、主として患者さんのがん免疫力を上げることでがんを壊す治療法である。
樹状細胞がんワクチンの効果を高めるポイントは、その培養のために患者さんの体内から血液を採取する時期にある。抗がん剤は白血球を減少・損傷させるので、抗がん剤治療を受けている患者さんであれば、樹状細胞培養のための採血は次回の抗がん剤投与の直前、つまり白血球が最も多くて状態のいいときに行うのがベストである。
樹状細胞がんワクチン・活性化リンパ球療法と共に、当クリニックの免疫細胞療法の柱となっているWT1 CTL療法は、WT1抗原(小さなタンパク質のペプチドで、多くのがん細胞が持っている抗原)を認識した活性化リンパ球(WT1特異的Tリンパ球)を用いた治療法である。がんを認識したリンパ球は、通常の活性化リンパ球に比べてがんに結合しやすいので、より高い効果が期待できる。ただし、その患者さんのがんがWT1抗原を持っているのか否か、HLA(ヒト白血球抗原)ががんワクチンに結合する型か否かの検査が事前に必要となる。
さらに、当クリニックでは、WT1ペプチドワクチンに樹状細胞を接触させることでがん情報を記憶させる治療も行うようになった。直にWT1ペプチドワクチンに作用を持たせたWT1樹状細胞がんワクチンは、現在、私が大きな期待を寄せている免疫細胞療法の1つである。
免疫細胞療法の進行性の子宮がん・卵巣がんへの奏功例
当クリニックで免疫細胞療法を受ける患者さんのほとんどが、ステージⅣか再発・転移のがんを抱えていた方々である。それは、子宮がん・卵巣がんも例外ではない。そのような進行性の子宮がん・卵巣がんの患者さんに対し、当クリニックの免疫細胞療法が奏功したケースのうち、今回は5つの症例をご紹介する。
1つ目の症例の患者・Aさん(50歳代)は、2009年に子宮体がんのⅡB期で手術を受け、その後、術後抗がん剤治療を6クール行った。そして、再発予防のために当クリニックを受診し、WT1樹状細胞がんワクチンを1クール行った。その後、無治療で4年経過し、再発していない。
2つ目の症例の患者・Bさん(60歳代)は、2010年に子宮体がんで手術したところ、子宮がん肉腫の診断を受けた。2011年1月に5㎝の肺転移とがん性胸水が見つかり、抗がん剤治療に加え、当クリニックでWT1樹状細胞がんワクチンを行った。その結果、肺転移とがん性胸水は画像上、見えなくなった(写真1)。
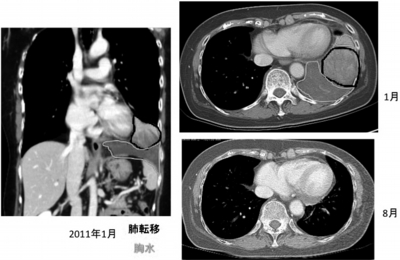
写真1
3つ目の症例の患者・Cさん(30歳代)は、2010年に子宮頸がんのⅡB期で手術を受けた(写真2)。その後に抗がん剤治療を3クール施行した。そして、当クリニックにおいて、再発予防のため樹状細胞がんワクチンを行った。2011年にリンパ節転移の疑いがあり、放射線治療を受け、当クリニックでWT1樹状細胞がんワクチンを行った。その後、転移・再発は認められていない(写真3)。
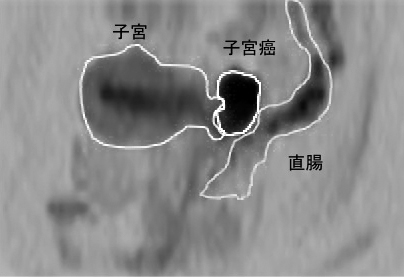
写真2 術前のMRI画像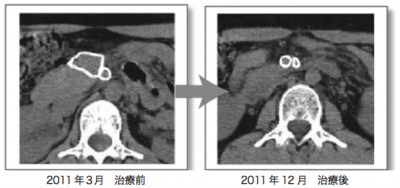
写真3
4つ目の症例の患者・Dさん(60歳代)は、2008年に子宮体がんのⅠ期で手術を受けた。2009年には、術後半年で腹膜播種が見つかり、抗がん剤治療を6クール施行。一旦、腫瘍マーカーは低下して経過観察をしたが、半年後に上昇した。そのため、再び6クールの抗がん剤治療を行った。すると、腫瘍マーカーが正常化し、CT上腹膜播種がなくなった。しかし、その半年後に腹膜播種の再発と肺転移が見つかり、抗がん剤治療を受けながら、当クリニックでWT1樹状細胞がんワクチンを行った。その結果、腫瘍マーカーのCA125は650から190と、約3分の1に低下し、腹膜播種も肺転移も半分以下の大きさに縮小。それ以後も抗がん剤を休薬しながら、当クリニックで治療を継続している。
5つ目の症例の患者・Eさん(60歳代)は、2011年に卵巣がんのⅢB期で手術を受けた。術後に抗がん剤治療を4クール受けた。しかし、腹膜播種があり、再手術を受けた。術後さらに抗がん剤治療を6クール行った。その後、再発予防のため、当クリニックにおいてWT1樹状細胞がんワクチンを行った。その後、再発はない。
このように、樹状細胞がんワクチン、あるいは活性化リンパ球療法は、進行性の子宮がん・卵巣がんに対しても奏効の期待が持てる治療法なのだと思っている。
がんの治療において、ステージⅢ~Ⅳといった進行期の場合は、早期のものと同じ治療を受けても5年生存率が50%以下になってしまう。そこで、本連載のテーマでもある「『最新のがん治療』をプラスする」ということになるのだが、私は先述のような標準治療に、今回、ご紹介した活性化リンパ球療法、がんペプチド樹状細胞療法、WT1 CTL療法などをプラスし、生存率を引き上げたいと考えている。
(2014年1月30日発行 ライフライン21がんの先進医療vol.12より)
Life-line21 Topic
バックナンバー
 『ライフライン21 がんの先進医療』は全国書店の書籍売り場、または雑誌売り場で販売されています。以下にバックナンバーのご案内をさせていただいております。
『ライフライン21 がんの先進医療』は全国書店の書籍売り場、または雑誌売り場で販売されています。以下にバックナンバーのご案内をさせていただいております。
掲載記事紹介
 「ライフライン21 がんの先進医療」で連載されている掲載記事の一部をバックナンバーからご紹介します。
「ライフライン21 がんの先進医療」で連載されている掲載記事の一部をバックナンバーからご紹介します。
定期購読は受け付けておりません。
 「ライフライン21 がんの先進医療」は、VOL.57をもちまして終刊となりました。
「ライフライン21 がんの先進医療」は、VOL.57をもちまして終刊となりました。
全国がん患者の会一覧
 本欄には、掲載を希望された患者さんの会のみを登載しています。
本欄には、掲載を希望された患者さんの会のみを登載しています。
[創刊3周年記念号(vol.13)]掲載
がん診療連携拠点病院指定一覧表
 (出所:厚生労働省ホームページより転載)
(出所:厚生労働省ホームページより転載)
緩和ケア病棟入院料届出受理施設一覧

資料提供:日本ホスピス緩和ケア協会 http://www.hpcj.org/list/relist.html
先進医療を実施している医療機関の一覧表
 (出所:厚生労働省ホームページより「がん医療」関連に限定して転載)
(出所:厚生労働省ホームページより「がん医療」関連に限定して転載)
 詳しくはこちら
詳しくはこちら 詳しくはこちら
詳しくはこちら 詳しくはこちら
詳しくはこちら
 TOP
TOP 会社案内
会社案内 お問い合わせ
お問い合わせ ギャラリー
ギャラリー 書籍案内
書籍案内 Lifeline21 Topics
Lifeline21 Topics